Chạy thận nhân tạo (hay còn gọi là thẩm phân máu) là phương pháp điều trị thiết yếu cho bệnh nhân suy thận mạn giai đoạn cuối, giúp loại bỏ chất độc và dịch thừa ra khỏi cơ thể khi thận đã mất chức năng. Bài viết cung cấp hướng dẫn chi tiết về quy trình chăm sóc bệnh nhân chạy thận nhân tạo tại nhà, từ khâu chuẩn bị, thực hiện, theo dõi biến chứng đến chế độ dinh dưỡng. Thông tin khoa học, uy tín dành cho bệnh nhân và người chăm sóc.
Quy trình chạy thận nhân tạo
Giai đoạn 1: Chuẩn bị trước phiên chạy thận
Kiểm tra bệnh nhân (Toàn diện):
- Cân nặng: Cân bệnh nhân để xác định lượng dịch cần rút trong phiên lọc (cân nặng hiện tại trừ đi “cân nặng khô” do bác sĩ chỉ định). Đây là bước BẮT BUỘC.
- Sinh hiệu: Đo huyết áp (ở tay KHÔNG có cầu nối AVF), mạch, nhiệt độ.
- Hỏi thăm: Tình trạng chung (có mệt mỏi, khó thở, ăn uống… không?).
Chuẩn bị môi trường:
- Đảm bảo phòng sạch sẽ, đóng cửa sổ (tránh gió lùa, bụi).
- Người chăm sóc rửa tay kỹ thuật 6 bước bằng xà phòng diệt khuẩn.
Chuẩn bị máy và vật tư:
- Khởi động máy chạy thận và hệ thống nước RO (để máy tự kiểm tra).
- Lắp quả lọc và hệ thống dây dẫn máu vào máy.
- Pha dịch lọc theo đúng tỷ lệ (nếu máy không tự động pha).
- Đuổi khí (Priming): Dùng nước muối sinh lý (thường 1000-1500ml) để đuổi toàn bộ không khí ra khỏi quả lọc và hệ thống dây, đồng thời tráng quả lọc. Đây là bước cực kỳ quan trọng để tránh biến chứng tắc mạch khí.
- Cài đặt các thông số điều trị ban đầu vào máy (lượng dịch cần rút, thời gian chạy, tốc độ bơm máu…) theo y lệnh của bác sĩ.
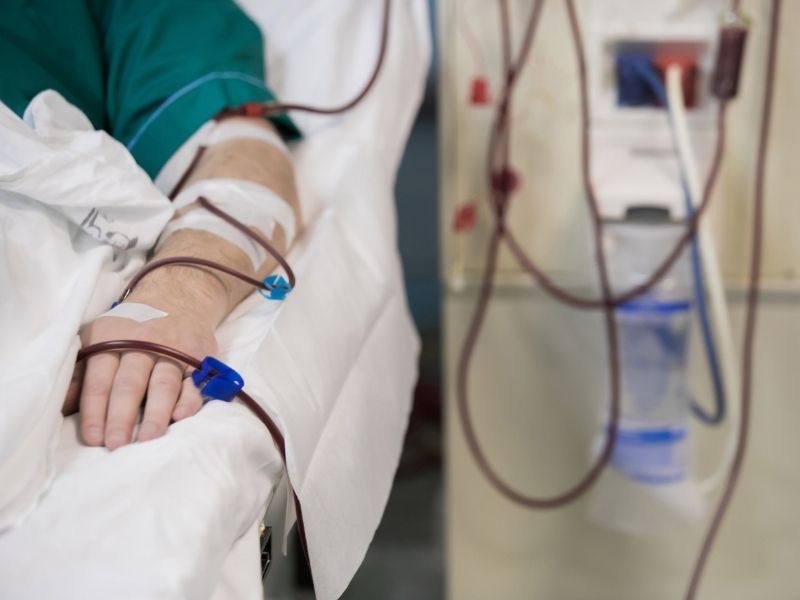
Giai đoạn 2: Kết nối bệnh nhân và theo dõi trong phiên chạy thận
Chuẩn bị cầu nối mạch máu (AVF) hoặc Catheter (CVC):
- Đối với AVF (Fistula): Rửa tay. Sát khuẩn vị trí chọc kim theo hình xoắn ốc, từ trong ra ngoài bằng Povidone-Iodine và cồn 70 độ.
- Đối với CVC (Catheter tĩnh mạch trung tâm): Sát khuẩn cổng Catheter, đảm bảo vô trùng tuyệt đối.
Thiết lập vòng tuần hoàn:
- Thực hiện kỹ thuật chọc kim vào AVF (một kim động mạch – lấy máu ra, một kim tĩnh mạch – trả máu về). Kỹ thuật này đòi hỏi đào tạo rất kỹ lưỡng.
- Kết nối dây máu với kim/Catheter.
- Tiêm liều thuốc chống đông (Heparin) ban đầu theo chỉ định.
- Bắt đầu BƠM MÁU với tốc độ chậm (khoảng 100ml/phút) để theo dõi, sau đó tăng dần lên tốc độ điều trị (250-350ml/phút).
Theo dõi liên tục :
- Bệnh nhân: Theo dõi sắc mặt, tri giác. Đo huyết áp 30-60 phút/lần hoặc ngay khi bệnh nhân than mệt, chóng mặt, buồn nôn.
- Máy chạy thận nhân tạo: Liên tục quan sát các cảnh báo của máy (áp lực đường động mạch, áp lực đường tĩnh mạch, áp lực màng lọc, cảnh báo không khí, cảnh báo rò rỉ máu…).
- Hệ thống dây và quả lọc: Đảm bảo không bị gập, tắc; phát hiện sớm nếu có đông máu trong quả lọc.
- Vị trí chọc kim: Kiểm tra xem kim có bị rỉ máu, sưng phồng (dấu hiệu kim bị tuột hoặc chệch ra ngoài mạch) hay không.
Giai đoạn 3: Kết thúc phiên chạy thận (Rút kim)
Trả máu về: Khi hết thời gian, giảm tốc độ bơm máu, ngừng tiêm chống đông (nếu dùng bơm tiêm điện). Dùng nước muối sinh lý để “đuổi” toàn bộ máu trong hệ thống dây và quả lọc trở về cơ thể bệnh nhân.
Rút kim và cầm máu (Đối với AVF):
- Rửa tay, đeo găng tay sạch.
- Rút kim tĩnh mạch trước, sau đó rút kim động mạch.
- Dùng gạc vô khuẩn đè LÊN TRÊN vị trí chọc kim (không đè trực tiếp lên mạch máu).
- Ấn giữ với lực vừa phải (đủ để cầm máu nhưng vẫn cảm nhận được “rung miu” – thrill).
- Giữ gạc ít nhất 10-15 phút cho đến khi máu ngừng chảy hoàn toàn.
- Dùng băng dính cố định gạc (không băng quá chặt gây tắc AVF).
Kết thúc:
- Đo lại huyết áp, mạch, nhiệt độ của bệnh nhân.
- Cân lại bệnh nhân để xác nhận lượng dịch đã rút đủ.
- Cho bệnh nhân nghỉ ngơi tại chỗ 15-30 phút trước khi di chuyển. CR* Xử lý vật tư: Hủy kim, quả lọc, dây máu vào thùng rác y tế lây nhiễm. Vệ sinh máy chạy thận và ghế/giường.
- Ghi chép: Ghi lại nhật ký chạy thận (cân nặng, huyết áp trước/sau, lượng dịch rút, các sự cố nếu có).

Chăm sóc cầu nối mạch máu – “Sinh mạng” của bệnh nhân
Cầu nối AVF (thông động-tĩnh mạch) là tài sản quý giá nhất của bệnh nhân chạy thận nhân tạo. Bảo vệ AVF là nhiệm vụ hàng ngày.
Vệ sinh hàng ngày: Rửa sạch vùng da có AVF bằng xà phòng và nước sạch mỗi ngày (vào ngày không chạy thận).
Kiểm tra AVF (Nghe và Sờ):
- Sờ (Thrill – Rung miu): Đặt nhẹ tay lên AVF, phải cảm nhận được dòng máu chảy “rung” liên tục.
- Nghe (Bruit – Âm thổi): Dùng tai hoặc ống nghe áp vào, phải nghe được tiếng “rì rào” liên tục.
- Nếu mất rung miu hoặc âm thổi, đây là CẤP CỨU Y TẾ, cần liên hệ bệnh viện ngay lập tức vì AVF có thể đã bị tắc.
Dấu hiệu nhiễm trùng: Theo dõi các dấu hiệu (Sưng – Nóng – Đỏ – Đau) tại vị trí chọc kim hoặc dọc đường đi của AVF.
Những điều CẤM KỴ tuyệt đối với tay có AVF:
- KHÔNG đo huyết áp.
- KHÔNG lấy máu xét nghiệm, KHÔNG truyền dịch.
- KHÔNG đeo trang sức, đồng hồ, quần áo quá chật.
- KHÔNG gối đầu lên tay, KHÔNG mang vác vật nặng.
Chế độ dinh dưỡng khoa học cho bệnh nhân chạy thận nhân tạo
Dinh dưỡng là một phần của điều trị, giúp bệnh nhân đủ sức khỏe theo đuổi quá trình lọc máu và hạn chế biến chứng.
Kiểm soát dịch (Nước) nghiêm ngặt
Do bệnh nhân không còn khả năng tiểu, dịch tích tụ giữa 2 phiên lọc sẽ gây quá tải tuần hoàn (phù, khó thở, tăng huyết áp). Bệnh nhân thường chỉ được uống một lượng = lượng nước tiểu còn lại (nếu có) + 500-700ml/ngày (bao gồm cả nước trong canh, súp, cháo…). Mức tăng cân giữa 2 lần chạy thận lý tưởng là không quá 5% “cân nặng khô”.
Protein (Đạm): Cần nhiều hơn
Quá trình chạy thận nhân tạo làm mất một lượng đáng kể protein. Bệnh nhân cần ăn nhiều đạm hơn người bình thường (khoảng 1.2g/kg/ngày) để bù đắp, nhưng phải là đạm có giá trị sinh học cao (thịt nạc, cá, trứng, sữa chuyên dụng cho người chạy thận).
Hạn chế Kali (Potassium)
Kali máu tăng cao có thể gây rối loạn nhịp tim, ngừng tim. Cần hạn chế thực phẩm giàu Kali như: chuối, cam, nho khô, bơ, khoai tây, cà chua, các loại đậu.Mẹo: Rau củ có thể được cắt nhỏ, luộc qua 2 lần nước để giảm bớt lượng Kali.
Hạn chế Natri (Muối)
Ăn mặn (nhiều Natri) sẽ gây khát, khiến bệnh nhân uống nhiều nước (vượt quá lượng cho phép) và gây tăng huyết áp. Cần ăn nhạt tuyệt đối, hạn chế thực phẩm chế biến sẵn, đồ hộp.
Kiểm soát Photpho (Phosphorus)
Thận suy không thải được Photpho, và lọc máu cũng chỉ loại bỏ được một phần. Photpho cao gây ngứa da, loãng xương. Cần hạn chế thực phẩm giàu Photpho (sữa và các chế phẩm từ sữa thông thường, nội tạng động vật, các loại hạt, nước ngọt có ga). Bệnh nhân thường phải dùng thêm thuốc “gắp” Photpho trong bữa ăn (theo chỉ định).
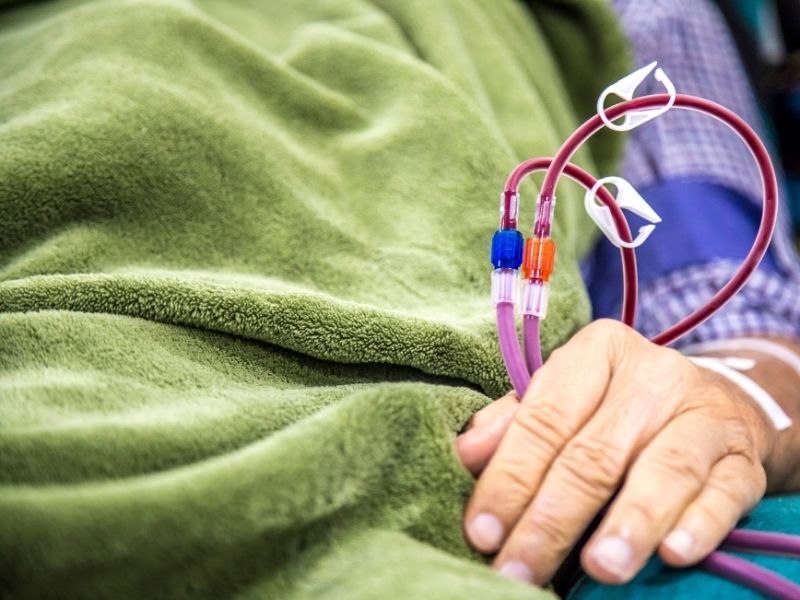
Quản lý biến chứng và xử lý khẩn cấp
Người chăm sóc phải được đào tạo để nhận biết và xử lý ban đầu các biến chứng.
Tụt huyết áp (Phổ biến nhất):
- Dấu hiệu: Chóng mặt, buồn nôn, vã mồ hôi lạnh, ngáp.
- Xử lý: Cho bệnh nhân nằm đầu thấp, gác chân cao. Giảm tốc độ rút dịch (UFR) trên máy, hoặc tạm ngưng rút dịch. Truyền nhanh 100-200ml NaCl 0.9% (nếu được đào tạo). Báo cáo cho bác sĩ.
Chuột rút (Vọp bẻ):
- Nguyên nhân: Thường do rút dịch quá nhanh hoặc rút quá nhiều.
- Xử lý: Giảm tốc độ rút dịch. Truyền một lượng nhỏ NaCl 0.9% hoặc dung dịch ưu trương (theo chỉ định). Xoa bóp nhẹ nhàng cơ bị chuột rút.
Tắc mạch khí (Hiếm gặp nhưng cực kỳ nguy hiểm):
- Dấu hiệu: Khó thở đột ngột, đau ngực, ho, tím tái.
- Xử lý: NGƯNG MÁY NGAY LẬP TỨC. Kẹp dây máu đường tĩnh mạch (đường về). Cho bệnh nhân nằm nghiêng TRÁI, đầu thấp. GỌI CẤP CỨU 115 ngay.
Chảy máu từ vị trí chọc kim:
- Xử lý: Dùng gạc vô khuẩn ấn giữ tại điểm chảy máu cho đến khi cầm. Nếu không cầm được, phải liên hệ y tế.
Chăm sóc tâm lý và nâng cấp chất lượng sống cho người bệnh
Bệnh nhân chạy thận nhân tạo thường xuyên phải đối mặt với mệt mỏi, các hạn chế trong cuộc sống và áp lực tâm lý.
- Sự đồng cảm: Người chăm sóc cần là điểm tựa tinh thần, kiên nhẫn lắng nghe, chia sẻ và động viên.
- Khuyến khích vận động: Tập thể dục nhẹ nhàng (đi bộ, yoga) vào những ngày không chạy thận, đặc biệt là các bài tập cho tay có AVF để giúp cầu nối phát triển tốt.
- Tuân thủ điều trị: Đảm bảo bệnh nhân uống thuốc đúng giờ (thuốc huyết áp, thuốc tạo máu, sắt, vitamin D…) và tái khám định kỳ theo lịch hẹn của bác sĩ.
Dấu hiệu cảnh báo cần liên hệ y tế ngay lập tức
Trong quá trình chăm sóc bệnh nhân chạy thận nhân tạo, người nhà phải là người cảnh giác cao độ. Gọi cấp cứu hoặc đưa bệnh nhân đến bệnh viện ngay nếu có:
- Mất rung miu (thrill) ở tay AVF.
- Sốt cao, ớn lạnh (nghi ngờ nhiễm trùng huyết từ AVF hoặc catheter).
- Khó thở cấp, phải ngồi dậy để thở, ho ra bọt hồng (dấu hiệu phù phổi cấp do quá tải dịch).
- Đau ngực dữ dội, tim đập rất chậm (<50 lần/phút) hoặc rất nhanh (>120 lần/phút), yếu cơ đột ngột (nghi ngờ tăng Kali máu).
- Chảy máu không cầm từ vị trí chọc kim.
- Lơ mơ, rối loạn ý thức.
Chăm sóc bệnh nhân chạy thận nhân tạo tại nhà là một hành trình dài, đòi hỏi sự kết hợp chặt chẽ giữa kiến thức y khoa, kỹ năng thực hành chuẩn xác và một tinh thần vững vàng. Đây không chỉ là gánh vác trách nhiệm, mà còn là sự hy sinh và tình yêu thương to lớn của gia đình.
Để đảm bảo an toàn tuyệt đối, người chăm sóc phải luôn giữ liên lạc mật thiết với đội ngũ y tế, tuân thủ nghiêm ngặt quy trình đã được đào tạo và không bao giờ chủ quan. Khi được thực hiện đúng cách, chạy thận nhân tạo tại nhà sẽ mang lại cho người bệnh một cuộc sống chủ động và chất lượng hơn.

