Bạn có bao giờ cảm thấy ngực đau thắt, khó thở khi leo cầu thang hay đi bộ nhanh, rồi nghĩ rằng “chỉ mệt thôi”? Đó có thể là dấu hiệu sớm của xơ vữa động mạch vành – căn bệnh tim mạch nguy hiểm hàng đầu tại Việt Nam, gây ra hơn 70% các ca nhồi máu cơ tim và đột tử. Hiểu rõ dấu hiệu nguy hiểm, nguyên nhân và cách điều trị sẽ giúp bạn bảo vệ trái tim mình và người thân trước khi quá muộn.
Xơ vữa động mạch vành là gì?
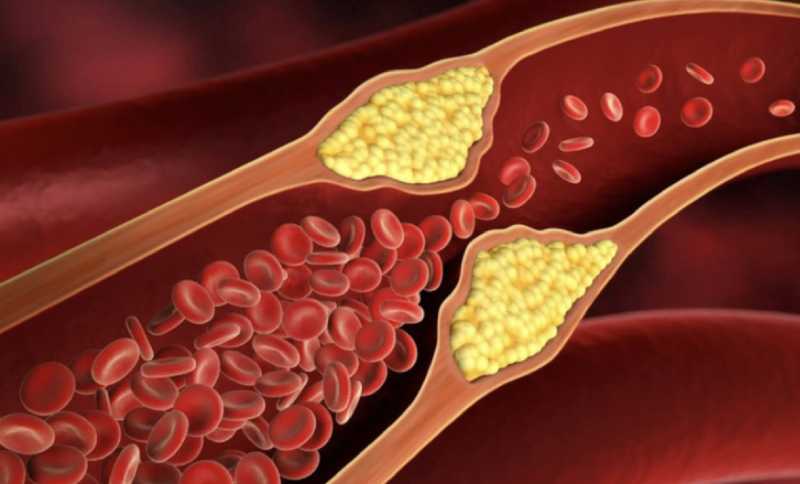
Xơ vữa động mạch vành (Coronary Artery Disease – CAD) là tình trạng các mảng xơ vữa (gồm cholesterol, chất béo, canxi và tế bào viêm) tích tụ dần trên thành trong của động mạch vành – các mạch máu nuôi dưỡng cơ tim. Khi mảng xơ vữa lớn dần, lòng động mạch bị hẹp, máu lưu thông đến cơ tim giảm, gây thiếu máu cơ tim (ischemia).
Nếu mảng xơ vữa vỡ ra, cục máu đông hình thành gây tắc nghẽn hoàn toàn động mạch dẫn đến nhồi máu cơ tim (đột quỵ tim) – nguyên nhân tử vong hàng đầu. Xơ vữa động mạch vành là giai đoạn mạn tính, tiến triển âm thầm nhiều năm trước khi xuất hiện triệu chứng rõ rệt.
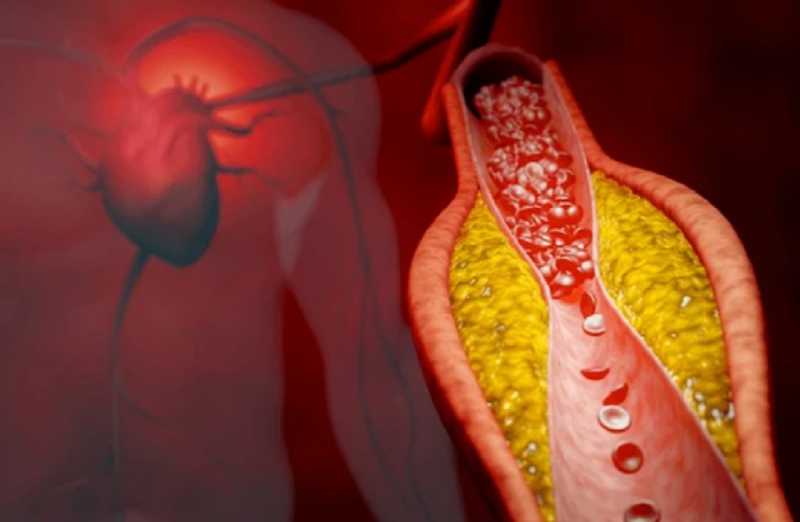
Tại Việt Nam, bệnh đang gia tăng nhanh do đô thị hóa, chế độ ăn nhiều chất béo, ít vận động và hút thuốc lá phổ biến. Nam giới mắc nhiều hơn nữ trước tuổi mãn kinh, nhưng sau 50 tuổi nữ giới cũng tăng nhanh.
Dấu hiệu nguy hiểm của xơ vữa động mạch vành
Xơ vữa động mạch vành là bệnh lý tiến triển âm thầm, thường được gọi là “kẻ giết người thầm lặng” vì ở giai đoạn đầu hầu như không có triệu chứng rõ rệt. Các mảng xơ vữa tích tụ dần trong lòng động mạch vành, khiến lưu lượng máu đến cơ tim giảm dần. Chỉ khi lòng động mạch bị hẹp nghiêm trọng (thường >70%), cơ tim thiếu máu cục bộ (ischemia) mới xuất hiện các dấu hiệu lâm sàng.
Khi bệnh tiến triển nặng hơn, đặc biệt nếu mảng xơ vữa vỡ gây huyết khối tắc nghẽn hoàn toàn, có thể dẫn đến nhồi máu cơ tim cấp – tình trạng cấp cứu đe dọa tính mạng. Dưới đây là các dấu hiệu nguy hiểm cần nhận biết sớm, phân biệt rõ ràng giữa triệu chứng điển hình và không điển hình để tránh bỏ sót, đặc biệt ở phụ nữ và người cao tuổi.
Dấu hiệu điển hình – Thường gặp ở nam giới và giai đoạn điển hình
Những dấu hiệu này thường liên quan đến thiếu máu cơ tim do gắng sức, giúp nhận biết sớm bệnh:
- Đau thắt ngực (angina pectoris): Đây là triệu chứng kinh điển nhất, chiếm đa số trường hợp. Bệnh nhân cảm thấy đau, ép, nặng hoặc siết chặt ở giữa ngực, như bị đè đá hoặc có vật nặng đè lên. Đau thường lan ra vai trái, cánh tay trái, cổ, hàm dưới, lưng hoặc vùng thượng vị. Cơn đau kéo dài 2-10 phút (hiếm khi quá 20 phút), xuất hiện khi gắng sức (leo cầu thang, đi bộ nhanh, mang vác nặng, căng thẳng cảm xúc, ăn no hoặc lạnh). Đau giảm nhanh khi nghỉ ngơi hoặc ngậm nitroglycerin dưới lưỡi (thường trong 1-5 phút). Nếu đau không giảm khi nghỉ, cần nghi ngờ nhồi máu cơ tim.
- Khó thở hoặc hụt hơi: Cảm giác thở không đủ không khí, thở gấp, đặc biệt khi hoạt động gắng sức. Đây là dấu hiệu thiếu oxy cơ tim, thường đi kèm đau ngực.
- Mệt mỏi bất thường và giảm khả năng gắng sức: Người bệnh thấy mệt mỏi kéo dài, dễ mệt hơn trước đây khi làm việc bình thường (như đi bộ ngắn hoặc làm việc nhà). Đây là dấu hiệu sớm ở nhiều trường hợp, đặc biệt khi bệnh tiến triển chậm.
Dấu hiệu nguy hiểm cần cấp cứu ngay lập tức (nhồi máu cơ tim cấp)
Khi mảng xơ vữa vỡ gây tắc nghẽn hoàn toàn động mạch vành, cơ tim bị thiếu máu nghiêm trọng dẫn đến hoại tử. Đây là tình trạng cấp cứu, cần can thiệp tái tưới máu trong “giờ vàng” (trong 90-120 phút đầu).
- Đau ngực dữ dội, kéo dài: Đau thắt ngực rất mạnh, như bị bóp nghẹt, kéo dài hơn 20 phút, không giảm khi nghỉ ngơi hoặc dùng nitroglycerin. Đau thường lan rộng ra hai cánh tay (thường bên trái), cổ, hàm, lưng, vai hoặc vùng thượng vị.
- Triệu chứng kèm theo nghiêm trọng:
- Vã mồ hôi lạnh, da lạnh, tái nhợt.
- Buồn nôn, nôn ói (thường gặp).
- Chóng mặt, choáng váng, ngất xỉu hoặc gần ngất.
- Lo lắng cực độ, cảm giác sắp chết (death anxiety).
- Khó thở nặng, cảm giác nghẹt thở.
- Dấu hiệu không điển hình: Dễ bỏ sót ở phụ nữ, người cao tuổi và bệnh nhân tiểu đường Khoảng 20-30% trường hợp nhồi máu cơ tim không có đau ngực điển hình, đặc biệt ở nhóm này. Triệu chứng có thể chỉ là:

-
- Khó thở đột ngột hoặc nặng hơn khi gắng sức (phổ biến nhất).
- Mệt mỏi cực độ, suy kiệt đột ngột, không giải thích được.
- Đau bụng trên, buồn nôn, nôn ói (nhầm với rối loạn tiêu hóa).
- Đau lưng, đau hàm, đau cổ hoặc vai (không nghĩ đến tim).
- Rối loạn tri giác, lú lẫn, ngất hoặc tụt huyết áp (ở người cao tuổi).
- Ở phụ nữ: Thường biểu hiện mệt mỏi, khó thở, buồn nôn, đau lưng hoặc hàm nhiều hơn đau ngực điển hình. Tỷ lệ tử vong cao hơn nam giới do chẩn đoán muộn.
Nếu có bất kỳ dấu hiệu nào nghi ngờ (đặc biệt đau ngực >20 phút hoặc triệu chứng kèm theo), gọi cấp cứu ngay lập tức. Không tự lái xe đến bệnh viện, không chờ đợi triệu chứng tự hết – mỗi phút trì hoãn làm chết thêm hàng triệu tế bào cơ tim, tăng nguy cơ suy tim, rối loạn nhịp và tử vong.
Nguyên nhân và yếu tố nguy cơ gây xơ vữa động mạch vành
Xơ vữa động mạch vành là kết quả của quá trình viêm mạn tính thành mạch máu, chủ yếu do tích tụ lipid (cholesterol) và tổn thương nội mạc mạch.
Nguyên nhân chính
- Tổn thương nội mạc mạch máu: Do tăng huyết áp, hút thuốc, tiểu đường, viêm mạn tính.
- Tích tụ cholesterol xấu (LDL): LDL bị oxy hóa, xâm nhập thành mạch, hình thành mảng xơ vữa.
- Viêm và đông máu: Tế bào viêm tham gia, mảng xơ vữa lớn dần, có thể vỡ gây huyết khối.
Yếu tố nguy cơ
- Không thể thay đổi: Tuổi cao (>45 nam, >55 nữ), nam giới, tiền sử gia đình bệnh tim mạch sớm.
- Có thể kiểm soát:
- Tăng huyết áp (nguyên nhân hàng đầu).
- Rối loạn mỡ máu (LDL cao, HDL thấp, triglyceride cao).
- Tiểu đường type 2 hoặc tiền tiểu đường.
- Hút thuốc lá (tăng nguy cơ gấp 2-4 lần).
- Béo phì, đặc biệt mỡ bụng (hội chứng chuyển hóa).
- Ít vận động, lối sống ít hoạt động.
- Chế độ ăn nhiều chất béo bão hòa, trans fat, đường, muối.
- Stress mãn tính, rối loạn giấc ngủ.
Ở Việt Nam, hút thuốc lá, ăn mặn, thừa cân và ít vận động là các yếu tố phổ biến khiến bệnh trẻ hóa.
Biến chứng bệnh xơ vữa động mạch vành
Xơ vữa động mạch vành không chỉ là tình trạng hẹp mạch máu mà còn là bệnh lý tiến triển âm thầm, nếu không được kiểm soát và điều trị kịp thời sẽ dẫn đến hàng loạt biến chứng nghiêm trọng, đe dọa tính mạng. Các biến chứng thường xảy ra khi mảng xơ vữa lớn dần, gây hẹp nặng (>70-90%) hoặc vỡ ra tạo huyết khối tắc nghẽn hoàn toàn động mạch vành. Dưới đây là các biến chứng nguy hiểm nhất mà bệnh nhân cần đặc biệt cảnh giác:
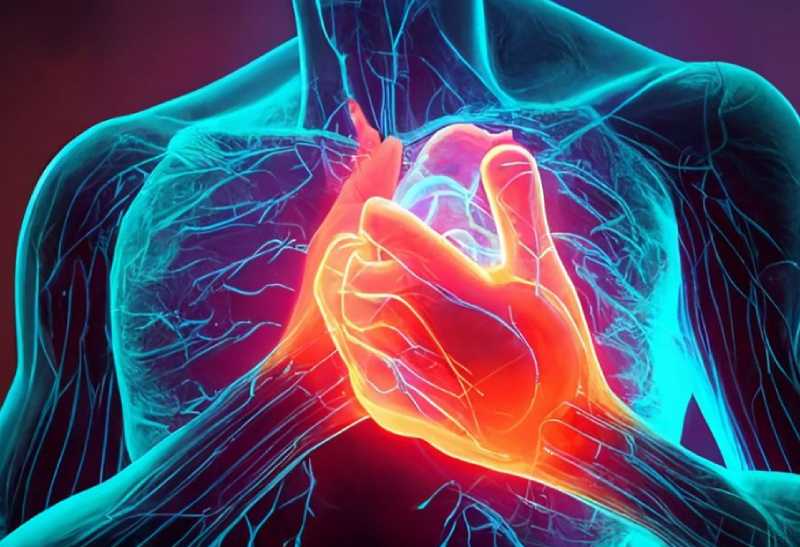
1. Nhồi máu cơ tim cấp (Acute Myocardial Infarction – AMI)
Đây là biến chứng nghiêm trọng và phổ biến nhất, thường được gọi là “đột quỵ tim”. Khi mảng xơ vữa vỡ, cục máu đông hình thành gây tắc nghẽn hoàn toàn động mạch vành, cơ tim bị thiếu máu nghiêm trọng dẫn đến hoại tử (chết) một phần cơ tim.
- Triệu chứng: Đau ngực dữ dội kéo dài >20 phút, không giảm khi nghỉ ngơi, kèm vã mồ hôi lạnh, buồn nôn, khó thở, ngất xỉu.
- Hậu quả: Suy tim cấp, rối loạn nhịp tim nguy hiểm (như rung thất), sốc tim, tử vong đột ngột nếu không can thiệp kịp thời (tỷ lệ tử vong khoảng 10-30% nếu không điều trị tái thông mạch sớm).
- Tại Việt Nam, nhồi máu cơ tim chiếm phần lớn nguyên nhân tử vong do tim mạch, đặc biệt ở người trẻ hút thuốc và có bệnh nền.
2. Đau thắt ngực ổn định và không ổn định
- Đau thắt ngực ổn định: Cơn đau ngực xuất hiện khi gắng sức, giảm khi nghỉ ngơi – đây là dấu hiệu thiếu máu cơ tim mạn tính do hẹp mạch. Nếu không điều trị, dễ tiến triển thành không ổn định.
- Đau thắt ngực không ổn định: Cơn đau xảy ra thường xuyên hơn, nặng hơn, kéo dài hơn, thậm chí xảy ra khi nghỉ ngơi hoặc ban đêm. Đây là giai đoạn chuyển tiếp nguy hiểm, báo hiệu mảng xơ vữa sắp vỡ, cần cấp cứu ngay để tránh nhồi máu cơ tim.
3. Suy tim mạn tính
Khi một phần cơ tim bị hoại tử do nhồi máu cũ hoặc thiếu máu kéo dài, cơ tim mất khả năng co bóp hiệu quả.
- Triệu chứng: Khó thở khi nằm, phù chân, mệt mỏi, ho khan về đêm, giảm khả năng gắng sức.
- Hậu quả: Suy tim sung huyết, suy tim phải, rối loạn nhịp tim, nhập viện thường xuyên và giảm tuổi thọ đáng kể.
4. Rối loạn nhịp tim nguy hiểm
Thiếu máu cơ tim làm tổn thương hệ thống dẫn truyền điện tim, gây:
- Nhịp nhanh thất, rung thất → ngừng tim đột ngột (sudden cardiac death).
- Rung nhĩ → tăng nguy cơ huyết khối và đột quỵ não.
- Bloc nhĩ thất → nhịp chậm, ngất xỉu. Rối loạn nhịp là nguyên nhân chính gây đột tử ở bệnh nhân xơ vữa động mạch vành.
5. Biến chứng mạch máu khác
Xơ vữa động mạch vành thường đi kèm xơ vữa toàn hệ thống:
- Đột quỵ não do hẹp động mạch cảnh hoặc thuyên tắc từ tim.
- Bệnh động mạch ngoại biên (đau cách hồi chân khi đi bộ).
- Phình động mạch chủ bụng hoặc động mạch chủ ngực (nguy cơ vỡ gây xuất huyết chết người).
6. Tử vong đột ngột (Sudden Cardiac Death)
Đây là biến chứng đáng sợ nhất, chiếm khoảng 50% trường hợp tử vong do bệnh tim mạch.
- Thường xảy ra do rung thất hoặc ngừng tim do thiếu máu cơ tim nặng.
- Nhiều trường hợp xảy ra ở người trẻ có yếu tố nguy cơ (hút thuốc, béo phì, tiền sử gia đình).
Cách điều trị xơ vữa động mạch vành
Điều trị xơ vữa động mạch vành nhằm mục tiêu giảm triệu chứng (như đau thắt ngực), ngăn chặn tiến triển bệnh, ổn định mảng xơ vữa, giảm nguy cơ biến chứng cấp tính (nhồi máu cơ tim, đột tử) và cải thiện chất lượng cuộc sống lâu dài. Chiến lược điều trị luôn cá thể hóa dựa trên mức độ hẹp mạch, triệu chứng lâm sàng, yếu tố nguy cơ và tình trạng sức khỏe tổng thể của bệnh nhân.
1. Điều trị bằng thuốc (điều trị nội khoa)

Thuốc được sử dụng lâu dài để kiểm soát yếu tố nguy cơ, ổn định mảng xơ vữa và ngừa huyết khối. Tuân thủ nghiêm ngặt, tái khám định kỳ để theo dõi tác dụng phụ và điều chỉnh liều.
- Thuốc chống kết tập tiểu cầu (kháng tiểu cầu): Ngăn ngừa hình thành cục máu đông trên mảng xơ vữa.
- Aspirin liều thấp (75-100mg/ngày): Thuốc nền tảng cho hầu hết bệnh nhân, giảm nguy cơ biến cố tim mạch 20-25%.
- Clopidogrel (75mg/ngày): Thay thế nếu không dung nạp aspirin hoặc kết hợp dual (DAPT) ngắn hạn (thường 6-12 tháng) sau can thiệp stent.
- Ticagrelor hoặc prasugrel: Dùng trong trường hợp nguy cơ cao hoặc sau hội chứng mạch vành cấp.
- Thuốc statin (giảm lipid máu): Thuốc quan trọng nhất để ổn định mảng xơ vữa, giảm LDL-C và ngừa tiến triển bệnh.
- Atorvastatin (20-80mg/ngày) hoặc rosuvastatin (10-40mg/ngày): Liều cao ở bệnh nhân nguy cơ cao, mục tiêu LDL-C <70mg/dL (hoặc <55mg/dL nếu rất cao nguy cơ).
- Giảm nguy cơ biến cố tim mạch 20-40%, ổn định mảng bám và giảm viêm.
- Thuốc hạ huyết áp: Mục tiêu <130/80 mmHg (hoặc <140/90 nếu dung nạp kém).
- Nhóm ưu tiên: ACEI/ARB (enalapril, lisinopril, losartan, valsartan) – bảo vệ tim và mạch.
- Beta-blocker (metoprolol, bisoprolol): Giảm nhịp tim, nhu cầu oxy cơ tim, đặc biệt nếu có đau thắt ngực.
- Chẹn kênh canxi (amlodipine, felodipine): Giãn mạch, giảm đau thắt ngực.
- Thuốc hạ lipid khác (nếu statin chưa đủ):
- Ezetimibe (10mg/ngày): Kết hợp statin để giảm thêm LDL-C 15-20%.
- Thuốc ức chế PCSK9 (alirocumab, evolocumab): Tiêm dưới da 2 tuần/lần, giảm LDL-C mạnh (50-70%), dùng ở bệnh nhân nguy cơ rất cao, không đạt mục tiêu dù statin liều cao.
- Thuốc triệu chứng giảm đau thắt ngực:
- Nitroglycerin (dạng xịt/xịt dưới lưỡi hoặc miếng dán): Giảm đau cấp tính.
- Ranolazine hoặc trimetazidine: Nếu đau thắt ngực dai dẳng.
2. Can thiệp tái thông mạch vành (khi có chỉ định)
Khi triệu chứng nặng, hẹp mạch nghiêm trọng (>70% ở động mạch chính) hoặc nguy cơ cao (hẹp thân chung, đa nhánh phức tạp), cần tái thông để khôi phục lưu lượng máu.
- Nong mạch và đặt stent (PCI – Percutaneous Coronary Intervention): Thủ thuật ít xâm lấn phổ biến nhất hiện nay.
- Qua ống thông từ động mạch quay (cổ tay) hoặc đùi, nong bóng và đặt stent (thường stent phủ thuốc giải phóng chậm) để mở rộng lòng mạch.
- Thời gian thực hiện ngắn (30-90 phút), hồi phục nhanh (ra viện 1-2 ngày).
- Chỉ định: Đau thắt ngực không ổn định, hẹp đơn nhánh hoặc đa nhánh đơn giản, bệnh nhân cao tuổi hoặc nguy cơ phẫu thuật cao.
- Sau PCI: Dùng DAPT (aspirin + clopidogrel/ticagrelor) ít nhất 6-12 tháng để ngừa huyết khối stent.
- Phẫu thuật bắc cầu động mạch vành (CABG – Coronary Artery Bypass Grafting): Phẫu thuật mở ngực (hoặc ít xâm lấn), dùng mạch máu khác (thường động mạch vú trong, tĩnh mạch hiển) làm cầu nối bỏ qua đoạn hẹp.
- Chỉ định ưu tiên: Hẹp đa nhánh phức tạp (SYNTAX score cao), hẹp thân chung động mạch vành, bệnh nhân tiểu đường, hẹp nhiều nhánh kèm suy tim hoặc chức năng thất trái giảm.
- Lợi ích: Bền vững lâu dài, giảm nguy cơ tái phát và tử vong ở bệnh nhân nguy cơ cao.
- Thời gian hồi phục: 4-8 tuần, cần theo dõi chặt sau mổ.
Sau can thiệp (PCI hoặc CABG), bệnh nhân cần tiếp tục thuốc dự phòng lâu dài, thay đổi lối sống và tham gia chương trình phục hồi tim mạch (cardiac rehabilitation) để tăng cường sức khỏe, giảm nguy cơ tái phát.
Chăm sóc và Phòng ngừa tái phát
Chăm sóc tại nhà tập trung vào theo dõi sức khỏe hàng ngày, tuân thủ thuốc, thay đổi lối sống và tái khám định kỳ. Dưới đây là hướng dẫn chi tiết, dễ áp dụng để giảm nguy cơ tái phát xuống thấp nhất.

- Bỏ thuốc lá hoàn toàn: Giảm nguy cơ biến cố tim mạch 50% chỉ sau 1 năm. Tránh khói thuốc thụ động. Nếu khó cai, dùng hỗ trợ nicotine hoặc tư vấn chuyên khoa.
- Chế độ ăn lành mạnh: Áp dụng chế độ DASH hoặc Mediterranean: Giảm muối <5g/ngày, giảm chất béo bão hòa/trans fat (thịt đỏ, đồ chiên), tăng rau củ quả (≥400-500g/ngày), cá biển giàu omega-3 (2-3 bữa/tuần), ngũ cốc nguyên hạt, đậu đỗ. Hạn chế đường tinh luyện, đồ ngọt, thức ăn nhanh.
- Tập thể dục đều đặn: Ít nhất 150 phút/tuần hoạt động aerobic vừa sức (đi bộ nhanh, đạp xe, bơi lội) + 2 buổi/tuần tăng cường cơ. Bắt đầu chậm dưới hướng dẫn bác sĩ nếu có triệu chứng.
- Giảm cân và kiểm soát cân nặng: Mục tiêu BMI <23 (người Việt), giảm mỡ bụng (vòng eo nam <90cm, nữ <80cm). Giảm 5-10% cân nặng cải thiện mỡ máu và huyết áp đáng kể.
- Quản lý stress và giấc ngủ: Thiền, yoga, hít thở sâu 10-15 phút/ngày. Ngủ đủ 7-8 giờ/đêm để ổn định hormone và huyết áp.
- Hạn chế rượu bia: Không quá 1-2 đơn vị/ngày (tốt nhất bỏ hẳn nếu có bệnh nền).
- Thăm khám định kỳ: Tái khám 1-3 tháng đầu sau chẩn đoán/can thiệp, sau đó 6 tháng/lần.
- Tuân thủ thuốc dự phòng lâu dài: Thuốc là “lá chắn” quan trọng nhất để ngăn ngừa huyết khối, ổn định mảng xơ vữa và kiểm soát yếu tố nguy cơ. Vì vậy, cần uống thuốc đúng giờ, đúng liều. Tuyệt đối không tự ý ngưng thuốc nếu không có chỉ định từ bác sĩ.
Xơ vữa động mạch vành là bệnh có thể phòng ngừa và kiểm soát tốt nếu phát hiện sớm. Đừng chờ đến khi đau ngực dữ dội mới đi khám – hãy kiểm tra sức khỏe tim mạch định kỳ từ 40 tuổi, đặc biệt nếu có yếu tố nguy cơ. Trái tim khỏe mạnh là nền tảng cho cuộc sống dài lâu và chất lượng. Hãy hành động ngay hôm nay để bảo vệ “cỗ máy” quan trọng nhất của cơ thể.
Có thể bạn quan tâm: